Перейти к:
Низкий риск гипогликемии и высокая эффективность гликлазида МВ: результаты последних исследований
https://doi.org/10.14341/DM12768
Аннотация
Производные сульфонилмочевины по-прежнему занимают ведущее место в лечении сахарного диабета 2 типа во всем мире во многом благодаря своей высокой эффективности. Вместе с тем гетерогенность группы очевидна, прежде всего в отношении влияния препаратов на риск развития гипогликемических состояний. В обзоре приведены результаты новых исследований, в том числе исследования «Сравнительная эффективность гликлазида МВ и ситаглиптина в реальной практике в качестве препаратов 2-й линии после монотерапии метформином у пациентов с неконтролируемым сахарным диабетом 2 типа», и данные метаанализа 24 сахароснижающих препаратов для лечения сахарного диабета 2 типа, подтверждающие более высокую эффективность гликлазида модифицированного высвобождения (гликлазида МВ) по сравнению с ингибиторами дипептидилпептидазы 4, наряду с низким риском гипогликемических состояний. Результаты последних исследований, а также исследований ADVANCE и ADVANCE-ON позволяют говорить о безопасном применении гликлазида МВ в качестве препарата второй линии, особенно у пациентов с хронической болезнью почек.
Ключевые слова
Для цитирования:
Кононенко И.В., Смирнова О.М. Низкий риск гипогликемии и высокая эффективность гликлазида МВ: результаты последних исследований. Сахарный диабет. 2021;24(4):350-356. https://doi.org/10.14341/DM12768
For citation:
Kononenko I.V., Smirnova O.M. Low risk of hypoglycemia and high efficacy of gliclazide MB: results of recent studies. Diabetes mellitus. 2021;24(4):350-356. (In Russ.) https://doi.org/10.14341/DM12768
Достижение адекватного гликемического контроля составляет основу профилактики микрососудистых осложнений и является обязательным для снижения риска развития макрососудистых осложнений, прежде всего атеросклеротических сердечно-сосудистых заболеваний. По данным Федерального регистра сахарного диабета РФ, лишь 52% больных достигают уровня гликированного гемоглобина (HbA1c) менее 7%, что является целевым значением гликемического контроля для большинства пациентов [1].
Возможно, именно тактика последовательного назначения лекарственных препаратов ошибочна. Монотерапия метформином становится неэффективной у 42% пациентов через 2–5 лет от начала приема (в среднем через 2 года 2 мес), при этом чем позже от момента диагностики заболевания назначается метформин, тем в более ранние сроки наблюдается его неэффективность [2]. Несмотря на международные рекомендации по интенсификации лечения каждые 3 мес, в реальной клинической практике у пациентов с HbA1c более 8% на монотерапии проходит в среднем 1,6 года до назначения второго препарата. Назначение третьего препарата при декомпенсации углеводного обмена (HbA1c более 8%) у пациентов, получающих уже два сахароснижающих препарата, происходит вообще через 6,9 года [3–6]. Некоторые исследования показывают, что от постановки диагноза до назначения препаратов второй линии проходит более 4 лет [7]. Вместе с тем задержка интенсификации сахароснижающей терапии («клиническая инерция») увеличивает риск сердечно-сосудистых заболеваний у пациентов с сахарным диабетом 2 типа (СД2). Анализ базы данных CPRD (Clinical Practice Research Datalink) в Великобритании показал, что пациенты, не достигшие через 12 мес от начала заболевания HbA1c менее 7% из-за отсутствия интенсификации терапии, имели более высокий риск развития инфаркта миокарда (ИМ) и сердечно-сосудистых заболеваний (ССЗ) уже через 5 лет от начала заболевания. Отсрочка терапии приводила к повышенному риску ИМ (ОР 1,26; ДИ 1,13–1,40; p<0,01) и СС-событий (ОР 1,20; 95% ДИ 1,13–1,28; p<0,01) [8][9].
Согласно клиническим рекомендациям по лечению СД2, тактика лечения в дебюте заболевания стратифицируется в зависимости от исходного уровня метаболического контроля. В зависимости от того, насколько исходный уровень превышает индивидуальный целевой показатель HbA1c конкретного пациента, на старте лечения могут быть избраны либо монотерапия, либо комбинированное лечение. Рекомендуется использование метформина в качестве приоритетного препарата при инициации сахароснижающей терапии. Выбор препаратов в составе комбинации или при непереносимости метформина проводится согласно рекомендациям по персонализированному выбору с учетом наличия сердечно-сосудистых факторов риска, атеросклеротических сердечно-сосудистых заболеваний (АССЗ), хронической сердечной недостаточности (ХСН), ожирения, риска гипогликемий, хронической болезни почек (ХБП). Мониторинг эффективности терапии осуществляется каждые 3 мес по уровню НbА1с. Изменение (интенсификация) сахароснижающей терапии при отсутствии достижения индивидуальных целей НbА1с выполняется не позднее чем через 6 мес, а у лиц с низким риском гипогликемий — не позже чем через 3 мес. В настоящее время в качестве препаратов второй линии более предпочтительны препараты с низким риском гипогликемий, а при наличии АССЗ, ХСН или ХБП — классы сахароснижающих средств (либо отдельные препараты), имеющие доказанные преимущества при данных состояниях [10][11]. Дальнейшая интенсификация терапии проводится с целью достижения индивидуальных целевых значений гликемического контроля путем добавления препаратов других классов. Но всегда ли добавление второго препарата позволяет достичь индивидуальных целей гликемического контроля? Несомненно, что при выборе сахароснижающего препарата наряду с риском гипогликемии и влиянием препарата на прибавку массы тела важным является сахароснижающая эффективность препарата, его влияние на HbA1c.
Результаты ретроспективного когортного исследования с анализом базы данных пациентов из Великобритании и Германии (n=10 256) показали, что при неэффективности метформина большинству пациентов в качестве второго препарата были назначены производные сульфонилмочевины (ПСМ; 40,9%) или ингибиторы дипептидилпептидазы-4 (иДПП-4; 30,7%) [12][13] (рис. 1). Но сопоставима ли сахароснижающая эффективность этих двух классов? В связи с чем несомненное практическое значение имеют результаты исследования «Сравнительная эффективность гликлазида МВ и ситаглиптина в реальной практике в качестве препаратов 2-й линии после монотерапии метформином у пациентов с неконтролируемым сахарным диабетом 2 типа». Исследование имело ретроспективный характер и заключалось в анализе базы данных для изучения клинической практики Великобритании (Clinical Practice Research Datalink — CPRD), которая содержит обезличенные данные пациентов из учреждений первичного звена здравоохранения Великобритании. Это первое прямое сравнительное исследование двух наиболее часто назначаемых лекарственных препаратов гликлазида МВ и ситаглиптина в реальной клинической практике [14].
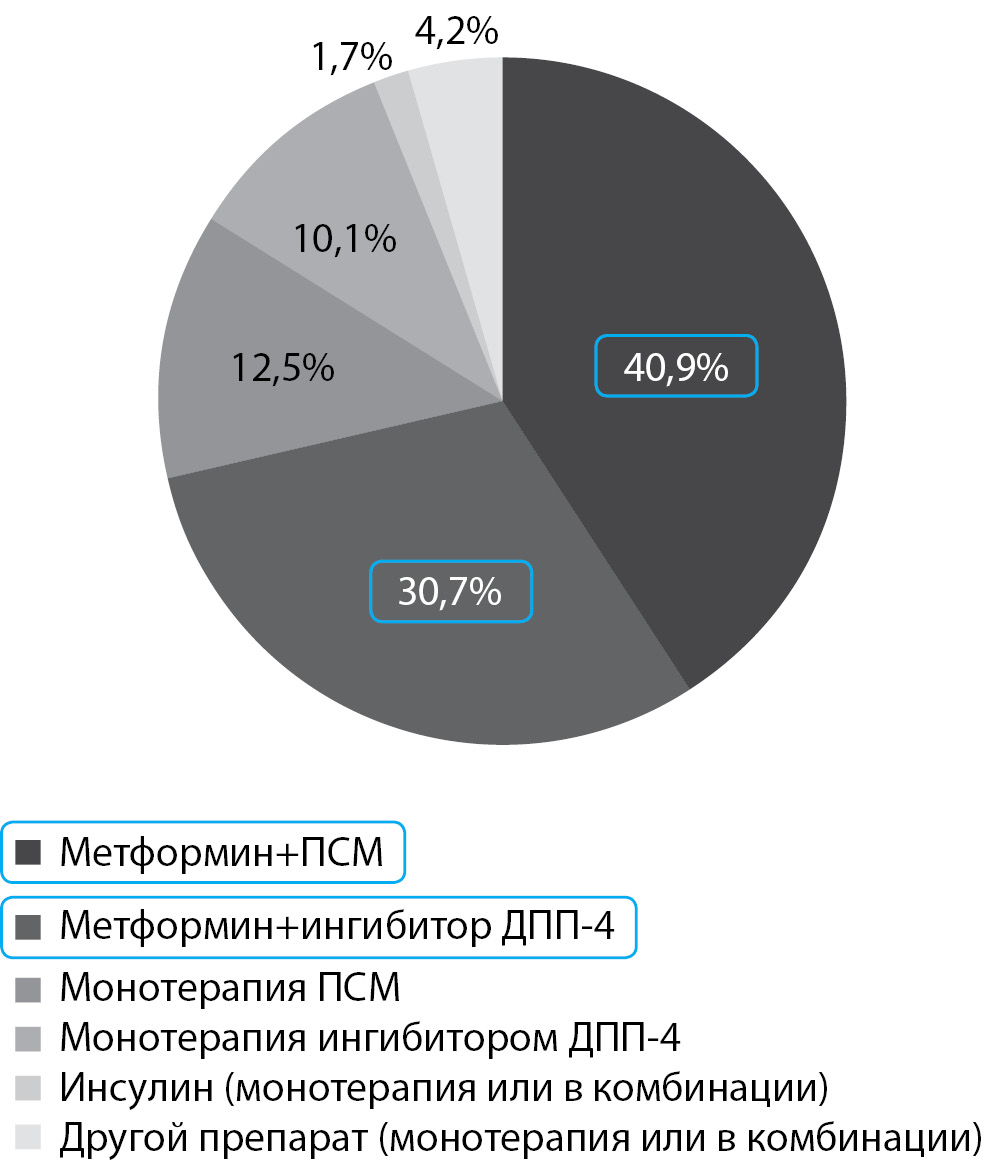
Рисунок 1. Наиболее часто назначаемые препараты 2-й линии по данным ретроспективного когортного исследования с анализом базы данных пациентов из Великобритании и Германии (n=10 256) [14][15].
Целью исследования являлось сравнение сахароснижающей эффективности гликлазида МВ и ситаглиптина в качестве терапии второй линии в дополнение к метформину у пациентов с неконтролируемым СД2 в реальной клинической практике. Не менее важной задачей было сравнить риск развития гипогликемических состояний на фоне приема данных препаратов в реальной клинической практике. В исследование были включены пациенты с СД2 и HbA1c >7,0%, которые впервые начали принимать гликлазид МВ или ситаглиптин в качестве терапии второй линии в дополнение к монотерапии метформином и продолжали эту терапию не менее 1 года. Для пациентов, которые впервые начали получать гликлазид МВ, подбирали пару из группы пациентов, которые впервые начали получать ситаглиптин, в фиксированном отношении 1:1. С целью подбора пары для пациентов, начавших лечение гликлазидом МВ, из тех, кто начал лечение ситаглиптином, использовали метод высокоразмерного отбора подобного по вероятности (или «метод отбора подобного по коэффициенту склонности»). Метод отбора подобного по вероятности основывается на модели логистической регрессии с включением всех исходных независимых переменных, которые были расценены a priori как факторы, значимо влияющие на зависимость между лечением и исходом. В анализ включали популяцию пациентов, полностью соответствующих критериям включения и не имевших никаких пропущенных данных. О высоком качестве исследования свидетельствует тот факт, что из первоначально отобранных за 9 лет 45 534 пациентов окончательно в группы сравнения вошли 993 пациента, принимавших гликлазид МВ, и 993, принимавших ситаглиптин (рис. 2).
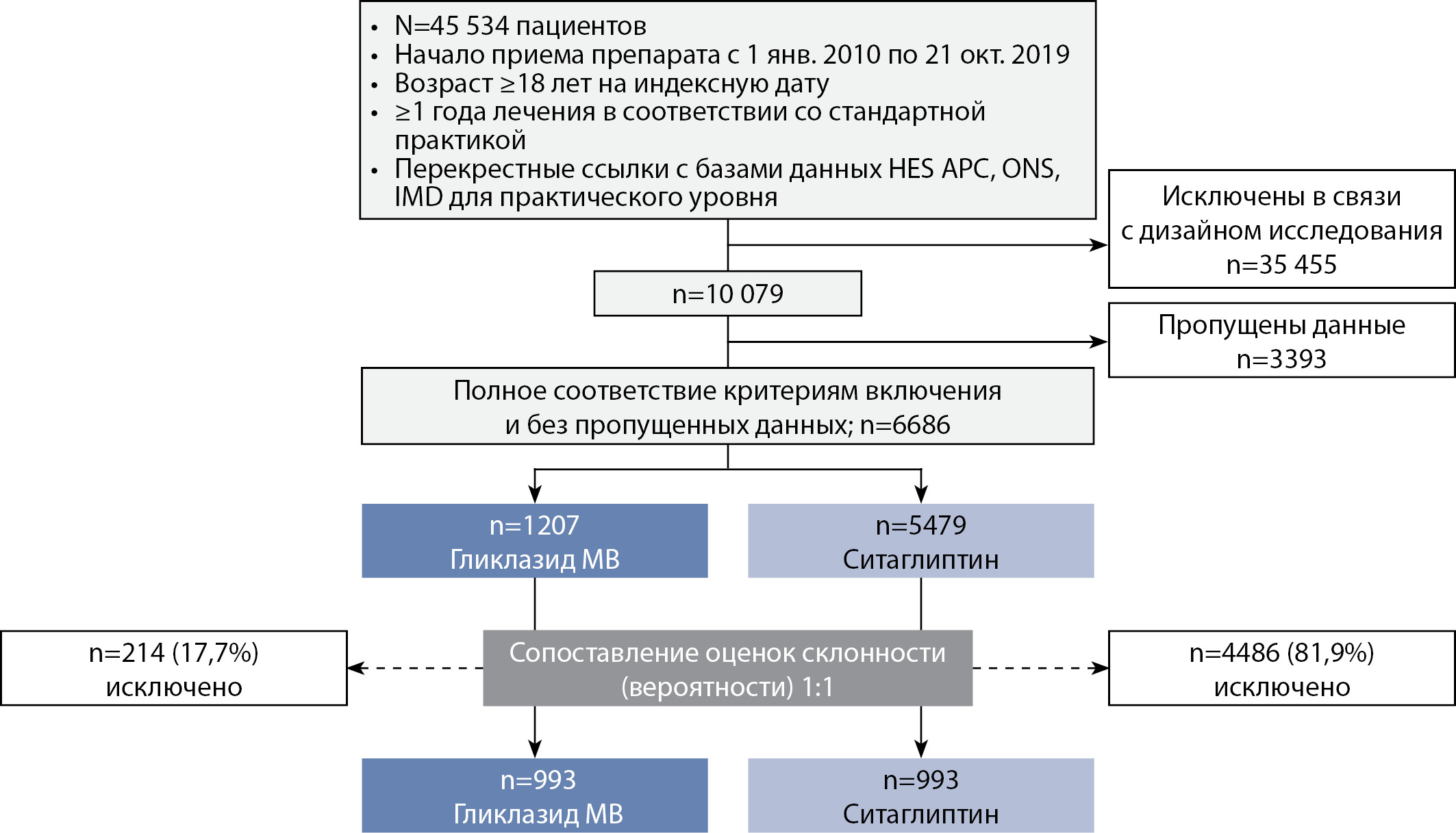
Рисунок 2. Схема формирования групп пациентов в исследовании «Сравнительная эффективность гликлазида МВ и ситаглиптина в реальной практике в качестве препаратов 2-й линии после монотерапии метформином у пациентов с неконтролируемым сахарным диабетом 2 типа».
В качестве первичной конечной точки оценивалось время до достижения HbA1c <7%. Вторичными точками исследования были:
- время до достижения уровня HbA1c≤6,5%;
- время до достижения снижения уровня HbA1c≥1% от исходного значения;
- долгосрочная эффективность/надежность лечения: оценивали по двум критериям — сохранение эффективности на долгосрочном этапе и постоянство в лечении препаратом;
- частота эпизодов гипогликемии.
Результаты исследования CPRD, проведенного в реальной клинической практике, показали более высокую эффективность гликлазида МВ в качестве 2-й линии терапии в сравнении с ситаглиптином в снижении уровня гликированного гемоглобина (HbA1c). Вероятность достижения целевого уровня HbA1c<7% у пациентов, принимающих гликлазид МВ, была на 35% выше, чем у пациентов, принимающих ситаглиптин. Одна из вторичных конечных точек исследования была определена как доля пациентов, достигших значения HbA1c 6,5% (48 ммоль/моль) и менее. Вероятность достижения этой цели была на 50% выше у пациентов, получавших терапию гликлазидом МВ, в сравнении с группой пациентов, получавших терапию ситаглиптином.
В целом обе группы продемонстрировали низкую частоту случаев развития гипогликемии на протяжении всего исследования. При этом большее число случаев было зарегистрировано в группе пациентов, получавших терапию гликлазидом МВ (4,7 случая на 1000 пациенто-лет) по сравнению с группой ситаглиптина (2,6 случая на 1000 пациенто-лет). Достижение вышеописанных целей оценивалось с учетом продолжительности лечения (время до замены лекарственного препарата, добавления нового метода лечения или прекращения сахароснижающей терапии) и приверженности терапии (время, прошедшее до внесения любых изменений в сахароснижающую терапию) с учетом обычных ограничений для исследований такого рода. Ретроспективный анализ показал, что отмечались схожая эффективность на долгосрочном этапе и постоянство в лечении. Разница по эффективности между гликлазидом МВ и ситаглиптином сохранялась независимо от исходного уровня HbA1c, возраста, длительности диабета.
Таким образом, результаты исследования показали, что гликлазид МВ — более эффективный сахароснижающий препарат по сравнению с ситаглиптином, и при этом характеризуется схожими рисками развития гипогликемии и сохранением эффективности на долгосрочном этапе.
С целью сравнения эффективности, влияния на массу тела и риска развития гипогликемии американскими экспертами впервые был проведен метаанализ 24 сахароснижающих препаратов из 6 фармакологических классов [15].
Были использованы данные 121 914 пациентов из 229 рандомизированных контролируемых исследований (РКИ). В ходе анализа вносили соответствующие поправки на влияние значимых факторов, таких как продолжительность лечения, исходный уровень HbA1c, исходная масса тела, основное лечение (без медикаментозного лечения в прошлом или прием метформина) и режим дозирования. Это первый всесторонний и основанный на модели метаанализ с изучением трех конечных точек при СД2, который позволил выявить значимые различия как между классами препаратов, так и между препаратами внутри каждого класса. Важно не то, к какому классу принадлежит препарат, а то, какой именно это препарат и какова его доза.
Результаты метаанализа показали, что при использовании в разрешенных дозах наибольшей сахароснижающей эффективностью (влияние на HbA1c) обладали агонисты рецептора глюкагоноподобного пептида 1 (ГПП-1) (снижение на 1,77%, но с различием в классе), а наименьшей — иДПП-4 (снижение на 0,58–0,72%). Снижение HbA1c на фоне приема ПСМ, в частности гликлазида (1,04%), было более значимым, чем на иДДП-4 (0,58–0,72%), ингибиторах натрий-глюкозного ко-транспортера 2 типа (иНГЛТ-2) (0,65–1,01%) и тиазолидиндионах (ТЗД) (0,62–0,98%).
Величина снижения массы тела сильно варьировала в группе агонистов рецепторов ГПП-1 — от 0,4 кг до 3,8 кг, но была одинаковой при использовании группы иНГЛТ-2 (от 1,7 до 2,4 кг). Метформин незначительно снижал массу тела (в среднем на 0,5 кг). Увеличение массы тела наблюдалось при использовании ПСМ и ТЗД. Так, для гликлазида было выявлено увеличение массы тела в среднем на 2,4 кг.
Риск гипогликемии был самым высоким при использовании ПСМ, однако наблюдались выраженные различия между препаратами внутри класса. Так, для гликлазида увеличение относительного риска развития гипогликемии было заметно меньше (3,6), чем для глимепирида (8,9), глибенкламида (10,2) и глипизида (13,9).
Таким образом, были выявлены значимые различия как между классами препаратов, так и между препаратами внутри каждого класса.
ПСМ получили широкое признание благодаря своей высокой сахароснижающей эффективности. Результаты метаанализа показали, что гликлазид четко отличается от других представителей класса ПСМ низким риском развития гипогликемии, при этом обладает высокой сахароснижающей эффективностью по сравнению с препаратами других классов.
Риск гипогликемии часто связан с увеличением временных промежутков между приемами пищи (или при отсутствии регулярных приемов пищи), с физическими нагрузками, соблюдением низкоуглеводной диеты. Значительно увеличивается риск гипогликемии у пациентов с СД2, соблюдающих религиозный пост Рамадан, в течение которого существенно изменяются привычки питания, и люди полностью воздерживаются от приема пищи и питья от рассвета до заката.
Хорошо известны результаты ранее проведенных исследований оценки риска развития гипогликемии в этот период у пациентов, принимавших гликлазид МВ, в сравнении с пациентами, принимавшими другие ПСМ и ситаглиптин. Только 6,6% пациентов, получавших гликлазид МВ, сообщали о симптоматических эпизодах гипогликемии, по сравнению с 12,4% при лечении глимепиридом и 19,7% при лечении глибенкламидом. В исследовании Al Sifri (1066 пациентов) риск гипогликемии на фоне приема гликлазида МВ был сравним с таковым при приеме ситаглиптина (6,6% и 6,7%) [16].
В другом исследовании пропорция пациентов, получавших гликлазид/гликлазид МВ и отметивших ≥1 симптоматических эпизодов гипогликемии во время Рамадана, составила всего 1,8% по сравнению с пациентами, получавшими глибенкламид [ 5,2%] или глимепирид [ 9,1%] [17].
С целью изучения безопасности и эффективности гликлазида МВ 60 мг у пациентов, планирующих поститься во время Рамадана, в условиях повседневной практики в разных регионах мира было проведено проспективное международное многоцентровое исследование Dia-Ramadan. В исследование были включены пациенты с СД2, уже получающие гликлазид МВ 60 мг в течение не менее 90 дней на момент начала исследования, не нуждающиеся в инсулинотерапии, с HbA1c <9% и имеющие опыт самоконтроля глюкозы крови. Пациенты продолжали получать назначенное им лечение СД2 в соответствии с обычной практикой и рекомендациями врача. В начале исследования пациентам выдавали дневники для регистрации эпизодов гипогликемии и нежелательных явлений. Период наблюдения был разделен на три части: период до Рамадана (6–8 нед), Рамадан (4,5 нед) и период после Рамадана (4–6 нед). Средний период наблюдения в исследовании составил 104,8 дня (3,5 мес).
В зависимости от страны число дней поста варьировало от 29 до 30 дней, а длительность поста в течение суток — от 13,5 до 15,5 ч. Пациенты постились в среднем 28,7±3,5 дня, средняя продолжительность поста в сутки составила 14,7±1,5 ч. Хотя 494 из 1214 пациентов (40,7%) сообщили о нарушениях поста за время Рамадана, всего 62 человека (5,1%) не соблюдали его более 3 дней подряд. Из 62 пациентов, нарушивших пост в течение 3 дней подряд, только 3 нарушили пост из-за гипогликемии. Другими причинами, по которым пациенты нарушали свой пост, были «немедицинские причины» (45 пациентов) и «другие медицинские причины» (15 пациентов). Из 1214 пациентов около трети (375 пациентов) сообщили, что изменили свой пищевой рацион, а именно, около половины из них стали употреблять больше углеводов. В целом 94,9% пациентов получали лечение гликлазидом МВ в дозе ≥60 мг (дозу 60 мг получали 65,7%, 90 мг получали 6,9% и 120 мг получали 22,3% пациентов). Приверженность режиму лечения была высокой (99,5%).
До начала Рамадана пациенты принимали гликлазид МВ один раз в день во время завтрака. Только 2 пациента (0,2%) сообщили об эпизоде симптоматической гипогликемии до начала Рамадана. В соответствии с рекомендациями IDF-DAR [18] по стандартной клинической практике лечения диабета во время Рамадана лечащий врач советовал пациентам принимать гликлазид МВ во время ифтара (вечернего разговения после заката). Исследователь определял суточную дозу гликлазида МВ в соответствии с индивидуальными потребностями пациента и местными рекомендациями. Коррекция дозы осуществлялась по усмотрению исследователя в соответствии с обычной практикой и местными протоколами, если это требовалось. После Рамадана время приема гликлазида возобновляли в соответствии со временем его приема до Рамадана.
В качестве первичной конечной точки оценивалась пропорция пациентов, у которых возник как минимум один симптоматический эпизод гипогликемии (с подтверждением путем выявления концентрации глюкозы крови ≤3,9 ммоль/л или без подтверждения).
Вторичные конечные точки включали: количество пациентов, у которых возникло 2 или более подтвержденных эпизода гипогликемии, и количество пациентов, у которых возник как минимум один тяжелый эпизод гипогликемии.
В исследовании приняли участие 1214 пациентов с СД2 из 9 стран: Индия, Индонезия, Малайзия, Бангладеш, Пакистан, Египет, Саудовская Аравия, ОАЭ, Кувейт. Средний возраст составил 54,1 (±10,5%), длительность заболевания 5,4 года, ИМТ — 28,2 (±4,3) кг/м2, НbA1с — 7,5% (±0,9). Гликлазид МВ в виде монотерапии принимали 40,8% пациентов, 29,8% принимали препарат в виде двойной комбинации (как правило, с метформином) и у 29,4% гликлазид МВ входил в комбинацию из 3 и более препаратов.
Результаты исследования показали, что непосредственно период Рамадана сопровождается увеличением эпизодов гипогликемии, однако только 27 пациентов (2,2%) отметили как минимум один эпизод симптоматической гипогликемии (подтвержденный или нет) (табл. 1). Подтвержденные эпизоды гипогликемии (≤3,9 ммоль/л) в период Рамадана, симптоматические или бессимптомные, были зарегистрированы только у 19 пациентов (1,6%). Не было зафиксировано ни одного эпизода тяжелой гипогликемии.
Таблица 1. Зарегистрированные эпизоды симптоматической гипогликемии в исследовании Dia-Ramadan
Перед Рамаданом | Во время Рамадана | После Рамадана | |
Пациенты с как минимум одним эпизодом симптоматической гипогликемии* (подтвержденным или нет), n (%) | 2 (0,2) | 27 (2,2) | 4 (0,3) |
Таким образом, впервые в условиях повседневной практики было показано, что у пациентов с СД2, которые постились в течение месяца Рамадан и при этом получали гликлазид МВ 60 мг, не было тяжелой гипогликемии и отмечалась очень низкая частота симптоматических эпизодов гипогликемии, что еще раз доказывает безопасность терапии гликлазидом МВ. Перевод пациентов с СД2, получающих гликлазид МВ в виде монотерапии утром, на вечерний прием препарата характеризовался низким процентом пациентов, сообщивших об эпизодах гипогликемии (2,2%). Важным наблюдением было то, что большинство пациентов, у которых возникли эпизоды гипогликемии, сообщили, что принимали пищу в среднем ≤2 раз в сутки во время Рамадана. Эпизоды гипогликемии возникали в среднем через 8,3±4,7 ч после последнего приема пищи, что подчеркивает важность приема пищи перед рассветом (сухур). Таким образом, очень важно перед началом Рамадана советовать пациентам строго соблюдать рекомендации по питанию. Пациенты, получавшие лечение гликлазидом, могут продолжать во время Рамадана принимать препарат в прежней дозе, как перед Рамаданом. Это первое в мире исследование в повседневной практике, которое показало, что пациенты с СД2, получающие гликлазид МВ без коррекции дозы во время Рамадана, могут безопасно поститься на фоне низкого риска гипогликемии и отсутствия риска тяжелой гипогликемии даже в течение длительного периода голодания, сохраняя при этом гликемический контроль и массу тела на прежнем уровне.
ПСМ по-прежнему занимают ведущее место в лечении СД2 во всем мире. Интересны результаты трехлетней глобальной программы, проводимой в 38 странах мира, целью которой является изучение основных моделей терапии СД2, применяемых в мире, и связанных с ними исходов. В анализ включены данные 14 668 пациентов из 38 стран, включая страны Африки, Америки, Юго-Восточной Азии. Европы, Восточного Средиземноморья, Западной части Тихого океана. Первые результаты анализа показали, что наиболее распространенными препаратами второго ряда были иДПП-4 (32,8%) или ПСМ (30,0%). Комбинация ПСМ с метформином наиболее часто использовалась в Африке (63,6%), Северной и Южной Америке (34,2%) и Юго-Восточной Азии (41,2%), тогда как иДПП-4 в сочетании с метформином чаще назначались в странах Европы (34,9%), на востоке Средиземноморского региона (51,3%) и в Западной части Тихого океана (41,3%). Ожидаемая эффективность была наиболее частой причиной выбора терапии второй линии во всех регионах (43,4–88,6%). Уровень HbA1c не менее 9,0% был предиктором назначения ПСМ в дополнение к метформину относительно иДПП-4 или ингибиторов НГЛТ-2. Анализ также показал, что наиболее часто ПСМ назначаются врачами первичной медико-санитарной помощи по сравнению с эндокринологами или диабетологами [19]. Результаты анализа продемонстрировали, что доля новых препаратов с доказанной эффективностью в отношении снижения риска неблагоприятных сердечно-сосудистых исходов пока остается невысокой во всем мире.
Учитывая высокую распространенность ССЗ у пациентов с СД2, их ведущую роль в инвалидизации и смертности, кардиоваскулярная безопасность является обязательным условием для любого сахароснижающего препарата. Споры в отношении кардиоваскулярной безопасности класса ПСМ продолжаются по сей день, однако ни один из препаратов данного класса не имеет такой убедительной доказательной базы, как гликлазид МВ. Исследование ADVANCE не только доказало отсутствие увеличения сердечно-сосудистого риска при тактике интенсивного контроля гликемии, основанной на терапии гликлазидом МВ (с достижением уровня НbА1с менее 6,5%), но и продемонстрировало четкие благоприятные нефропротективные эффекты данной терапии:
- относительный риск возникновения или утяжеления нефропатии снизился на 21%;
- риск впервые возникшей микроальбуминурии — на 9%.
Исследование ADVANCE-ON продемонстрировало реальную возможность сохранения полученных результатов [20][21]. Высокая значимость результатов исследований ADVANCE и ADVANCE-ON позволила внести дополнения в инструкцию к препарату, а именно, что показанием к назначению гликлазида МВ является «Профилактика осложнений сахарного диабета: снижение риска микрососудистых (нефропатия, ретинопатия) и макрососудистых осложнений (инфаркт миокарда, инсульт) у пациентов с сахарным диабетом 2 типа путем интенсивного гликемического контроля» [22]. Спустя 20 лет после завершения исследования ADVANCE результаты новых исследований в очередной раз доказывают эффективность и безопасность терапии гликлазидом МВ у пациентов с СД2, а доказанные в исследованиях ADVANCE и ADVANCE-ON нефропротективные свойства препарата делают его препаратом выбора у пациентов с ХБП.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Финансирование работы. Данная работа проведена без привлечения дополнительного финансирования.
Конфликт интересов. Кононенко И.В., Смирнова О.М. — лекторы, участники экспертных советов компании Servier.
Участие авторов. Смирнова О.М., Кононенко И.В. — концепция и дизайн статьи, написание текста, утверждение рукописи. Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Список литературы
1. Дедов И.И., Шестакова М.В., Викулова О.К., и др. Сахарный диабет в Российской Федерации: распространенность, заболеваемость, смертность, параметры углеводного обмена и структура сахароснижающей терапии по данным Федерального регистра сахарного диабета, статус 2017 г. // Сахарный диабет. — 2018. — Т. 21. — №3. — С. 144-159. [Dedov II, Shestakova MV, Vikulova OK, et al. Diabetes mellitus in Russian Federation: prevalence, morbidity, mortality, parameters of glycaemic control and structure of hypoglycaemic therapy according to the Federal Diabetes Register, status 2017. Diabetes Mellitus. 2018;21(3):144-159. (In Russ.)]. doi: https://doi.org/10.14341/DM9686
2. Brown JB, Conner C, Nichols GA. Secondary Failure of Metformin Monotherapy in Clinical Practice. Diabetes Care. 2010;33(3):501-506. doi: https://doi.org/10.2337/dc09-1749
3. Inzucchi SE, Bergenstal RM, Buse JB, et al. Management of Hyperglycemia in Type 2 Diabetes, 2015: A Patient-Centered Approach: Update to a Position Statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care. 2015;38(1):140-149. doi: https://doi.org/10.2337/dc14-2441
4. Garber AJ, Abrahamson MJ, Barzilay JI, et al. Consensus Statement By The American Association Of Clinical Endocrinologists And American College Of Endocrinology On The Comprehensive Type 2 Diabetes Management Algorithm – 2016 EXECUTIVE SUMMARY. Endocr Pract. 2016;22(1):84-113. doi: https://doi.org/10.4158/EP151126.CS.
5. Khunti K, Wolden ML, Thorsted BL, et al. Clinical Inertia in People With Type 2 Diabetes: A retrospective cohort study of more than 80,000 people. Diabetes Care. 2013;36(11):3411-3417. doi: https://doi.org/10.2337/dc13-0331
6. Zafar A, Stone MA, Davies MJ, Khunti K. Acknowledging and allocating responsibility for clinical inertia in the management of Type 2 diabetes in primary care: a qualitative study. Diabet Med. 2015;32(3):407-413. doi: https://doi.org/10.1111/dme.12592
7. Cook MN, Girman CJ, Stein PP, Alexander CM. Initial monotherapy with either metformin or sulphonylureas often fails to achieve or maintain current glycaemic goals in patients with Type 2 diabetes in UK primary care. Diabet Med. 2007;24(4):350-358. doi: https://doi.org/10.1111/j.1464-5491.2007.02078.x.
8. Paul SK, Klein K, Thorsted BL, et al. Delay in treatment intensification increases the risks of cardiovascular events in patients with type 2 diabetes. Cardiovasc Diabetol. 2015;14(1):100. doi: https://doi.org/10.1186/s12933-015-0260-x
9. Holman RR, Paul SK, Bethel MA, et al. 10-Year Follow-up of Intensive Glucose Control in Type 2 Diabetes. N Engl J Med. 2008;359(15):1577-1589. doi: https://doi.org/10.1056/NEJMoa0806470
10. Дедов И.И., Шестакова М.В., Майоров А.Ю., и др. Алгоритмы специализированной медицинской помощи больным сахарным диабетом: Клинические рекомендации (Вып. 9) // Сахарный диабет. — 2019. — Т. 22. — №S1. — С. 1-144. [Dedov II, Shestakova MV, Mayorov AYu, et al. Standards of specialized diabetes care. Diabetes Mellitus. 2019;22(S1):1-144 (In Russ.)]. doi: https://doi.org/10.14341/DM221S1
11. Holman RR, Paul SK, Bethel MA, et al. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes—2021. Diabetes Care. 2021;44(S1):S111-S124. doi: https://doi.org/10.2337/dc21-S009
12. Datta-Nemdharry P, Thomson A, Beynon J, Donegan K. Patterns of anti-diabetic medication use in patients with type 2 diabetes mellitus in England and Wales. Pharmacoepidemiol Drug Saf. 2017;26(2):127-135. doi: https://doi.org/10.1002/pds.4092
13. Khunti K, Godec TR, Medina J, et al. Patterns of glycaemic control in patients with type 2 diabetes mellitus initiating second-line therapy after metformin monotherapy: Retrospective data for 10 256 individuals from the United Kingdom and Germany. Diabetes, Obes Metab. 2018;20(2):389-399. doi: https://doi.org/10.1111/dom.13083.
14. Zaccardi F, Jacquot E, Cortese V, et al. Comparative effectiveness of gliclazide modified release versus sitagliptin as second-line treatment after metformin monotherapy in patients with uncontrolled type 2 diabetes. Diabetes, Obes Metab. 2020;22(12):2417-2426. doi: https://doi.org/10.1111/dom.14169.
15. Maloney A, Rosenstock J, Fonseca V. A Model-Based Meta-Analysis of 24 Antihyperglycemic Drugs for Type 2 Diabetes: Comparison of Treatment Effects at Therapeutic Doses. Clin Pharmacol Ther. 2019;105(5):1213-1223. doi: https://doi.org/10.1002/cpt.1307
16. Al Sifri S, Basiounny A, Echtay A, et al. The incidence of hypoglycaemia in Muslim patients with type 2 diabetes treated with sitagliptin or a sulphonylurea during Ramadan: a randomised trial. Int J Clin Pract. 2011;65(11):1132-1140. doi: https://doi.org/10.1111/j.1742-1241.2011.02797.x
17. Aravind SR, Tayeb K Al, Ismail SB, et al. Hypoglycaemia in sulphonylurea-treated subjects with type 2 diabetes undergoing Ramadan fasting: a five-country observational study. Curr Med Res Opin. 2011;27(6):1237-1242. doi: https://doi.org/10.1185/03007995.2011.578245
18. Hassanein M, Al-Arouj M, Hamdy O, et al. Diabetes and Ramadan: Practical guidelines. Diabetes Res Clin Pract. 2017;126:303-316. doi: https://doi.org/10.1016/j.diabres.2017.03.003
19. Nicolucci A, Charbonnel B, Gomes MB, et al. Treatment patterns and associated factors in 14 668 people with type 2 diabetes initiating a second-line therapy: Results from the global DISCOVER study programme. Diabetes, Obes Metab. 2019;21(11):2474-2485. doi: https://doi.org/10.1111/dom.13830
20. Matthews DR. ADVANCE. Diabetes, Obes Metab. 2020;22(S2):3-4. doi: https://doi.org/10.1111/dom.14014
21. Not Available NA, Committee AM. Study Rationale and Design of ADVANCE: Action in Diabetes and Vascular disease - preterax and diamicron MR controlled evaluation. Diabetologia. 2001;44(9):1118-1120. doi: https://doi.org/10.1007/s001250100612
22. Инструкция по медицинскому применению препарата Диабетон МВ. [Instruktsiya po meditsinskomu primeneniyu preparata Diabeton MV]. Доступно по: http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=c7ca665a-12a9-44d6-a6f5-672069650494&t=. Ссылка активна на 18.05.2021.
Об авторах
И. В. КононенкоРоссия
Кононенко Ирина Владимировна, к.м.н., в.н.с.
117036 Москва, ул. Дм. Ульянова, д. 11
eLibrary SPIN 6528-7986
О. М. Смирнова
Россия
Смирнова Ольга Михайловна, д.м.н., профессор, гл.н.с.
eLibrary SPIN: 9742-8875
Москва
Дополнительные файлы
|
|
1. Рисунок 1. Наиболее часто назначаемые препараты 2-й линии по данным ретроспективного когортного исследования с анализом базы данных пациентов из Великобритании и Германии (n=10 256) [14, 15]. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(144KB)
|
Метаданные ▾ | |
|
|
2. Рисунок 2. Схема формирования групп пациентов в исследовании «Сравнительная эффективность гликлазида МВ и ситаглиптина в реальной практике в качестве препаратов 2-й линии после монотерапии метформином у пациентов с неконтролируемым сахарным диабетом 2 типа». | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(293KB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Кононенко И.В., Смирнова О.М. Низкий риск гипогликемии и высокая эффективность гликлазида МВ: результаты последних исследований. Сахарный диабет. 2021;24(4):350-356. https://doi.org/10.14341/DM12768
For citation:
Kononenko I.V., Smirnova O.M. Low risk of hypoglycemia and high efficacy of gliclazide MB: results of recent studies. Diabetes mellitus. 2021;24(4):350-356. (In Russ.) https://doi.org/10.14341/DM12768
JATS XML

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).















































