Перейти к:
Оценка распространенности хронической сердечной недостаточности у пациентов с сахарным диабетом 2 типа, госпитализированных в многопрофильные стационары: результаты проспективного наблюдательного многоцентрового исследования (КРЕДО)
https://doi.org/10.14341/DM13124
Аннотация
ОБОСНОВАНИЕ. Сердечная недостаточность (СН) стоит на первом месте в структуре сердечно-сосудистой смерти у пациентов с сахарным диабетом 2 типа (СД2). Одним из факторов, определяющих прогноз больных с такой патологией, является госпитализация. Трудности ведения пациентов связаны с неоднородностью популяции. В ряде случаев СН у пациентов с СД2 остается недиагностированной, а данные об истинной частоте СН у пациентов с СД2 и их клинико-лабораторных характеристиках в условиях реальной клинической практики остаются ограниченными.
ЦЕЛЬ. Оценить распространенность СН, клинико-демографические характеристики и профиль терапии у пациентов с СД2, госпитализированных в многопрофильные стационары.
МАТЕРИАЛЫ И МЕТОДЫ. На базе городских клинических больниц Департамента здравоохранения города Москвы было проведено проспективное наблюдательное многоцентровое исследование. За период с августа 2022 по апрель 2023 гг. были проанализированы данные пациентов с СД2, госпитализированных в многопрофильные стационары города. Сбор данных осуществлялся на одном визите. Дизайн исследования не предполагал каких-либо вмешательств в рутинную клиническую практику, в том числе выбор метода диагностики или лечения.
РЕЗУЛЬТАТЫ. В исследование было включено 445 пациентов в соответствии с основными критериями включения: СД2, возраст старше 50 лет, длительность СД2 более 3 лет. Частота СН у пациентов с СД2 при выписке составила 76,6%. Из них диагноз СН был подтвержден в 48,7% случаев (n=217), впервые выявленная СН встречалась в 27,9% случаев (n=124) случаев, у 12,6% пациентов (n=56) диагноз СН был снят, в 10,8% (n=48) случаев диагноз СН не был установлен. Частота назначения препаратов при выписке составила: ингибиторы натрий-глюкозного котранспортера 2-го типа — 77,3% (n=344), статины — 86,7% (n=386), антагонисты минералокортикоидных рецепторов — 23,1% (n=103), диуретики — 46,1% (n=205).
ЗАКЛЮЧЕНИЕ. Диагноз СН при выписке имели 76,6% пациентов с СД2, госпитализированных в многопрофильные стационары Москвы. Полученные результаты подтверждают возможность выявления СН и инициацию кардиопротективной терапии на госпитальном этапе с использованием стационарного клинико-диагностического обследования, а пациентов с СД2 длительностью более 3 лет и в возрасте старше 50 лет можно отнести в группу высокого риска развития СН.
Ключевые слова
Для цитирования:
Анциферов М.Б., Кобалава Ж.Д., Демидова Т.Ю., Маркова Т.Н., Толкачева В.В., Моргунов Л.Ю., Андреева А.В., Пашкова Е.Ю., Хазиахметова М.Р., Самбурова Е.С., Ведяшкина С.Г., Мкртумян А.М., Петунина Н.А., Серебров А.Н., Деева Т.М., Караева А.Ю. Оценка распространенности хронической сердечной недостаточности у пациентов с сахарным диабетом 2 типа, госпитализированных в многопрофильные стационары: результаты проспективного наблюдательного многоцентрового исследования (КРЕДО). Сахарный диабет. 2024;27(1):4-14. https://doi.org/10.14341/DM13124
For citation:
Antsiferov M.B., Kobalava Zh.D., Demidova T.Y., Markova T.N., Tolkacheva V.V., Morgunov L.Y., Andreeva A.V., Pashkova Е.Y., Khaziakhmetova M.R., Samburova E.S., Vedyashkina S.G., Mkrtumyan A.M., Petunina N.А., Serebrov A.N., Deeva T.M., Karaeva A.Y. Prevalence of heart failure among hospitalized patient with T2D: results of a prospective observational multicenter study (CREDO). Diabetes mellitus. 2024;27(1):4-14. (In Russ.) https://doi.org/10.14341/DM13124
АКТУАЛЬНОСТЬ
Сахарный диабет 2 типа (СД2) и сердечная недостаточность (СН) — тяжелые патологические состояния, которые оказывают взаимное отрицательное влияние. В РФ основными причинами СН являются артериальная гипертония (АГ) и ишемическая болезнь сердца (ИБС); их комбинация встречается у половины пациентов [1].
СН — одна из основных причин госпитализации пациентов, особенно старшего возраста, которая сопровождается высокой смертностью и нередко приводит к инвалидизации [2][3]. У пациентов с СД2, по данным Федерального регистра сахарного диабета за период 2010–2022 гг., основной причиной смерти остаются болезни системы кровообращения, среди которых первое место принадлежит хронической СН — 24,2% [4].
За период с 2010 до 2022 гг. зарегистрирован прирост распространенности СН у данной когорты пациентов с 0,46 до 3,13%, т.е. в 6,8 раза [4].
СД2 является самостоятельным фактором риска СН, не зависимым от других сердечно-сосудистых заболеваний. У пациентов с СД2 возраст, длительность нарушений углеводного обмена, применение инсулина, наличие ИБС, АГ, ожирения, а также повышение уровня сывороточного креатинина рассматриваются как независимые факторы риска развития СН. Неудовлетворительный контроль гликемии связан с повышенным риском развития СН: на каждый 1% повышения уровня HbA1c риск развития СН повышается на 8–36% [5]. В свою очередь СН у пациентов с СД2 протекает в более тяжелой клинической форме, чем у людей без СД даже при сходных показателях геометрии сердца [6]. Пациенты с СД2 и СН как с сохраненной, так и с низкой фракцией выброса (ФВ) имеют более высокий функциональный класс по классификации NYHA по сравнению с людьми без СД даже при одинаковой ФВ [7].
В рамках одноцентрового проспективного исследования по изучению частоты СН, ее фенотипов и клинико-лабораторной характеристики у пациентов с СД2 по данным госпитального регистра было показано, что среди пациентов с СН и СД2 по сравнению с пациентами без СН чаще встречались сердечно-сосудистые заболевания (ССЗ), в частности АГ, ИБС, перенесенный инфаркт миокарда (ИМ) и фибрилляция/трепетание предсердий. У большей части пациентов была диагностирована СН с сохраненной ФВ (47,2%), а пациенты с СН с умеренно низкой и низкой ФВ были представлены в равном соотношении (26,5 и 26,2% соответственно). Снижение расчетной скорости клубочковой фильтрации (рСКФ) менее 60 мл/мин/1,73 м² и анемия статистически значимо чаще встречались в группе пациентов с СН вне зависимости от ее фенотипа по сравнению с группой пациентов без СН, а у больных СН с сохраненной ФВ чаще встречался перенесенный ИМ, но не ИБС [8].
За последние годы, с появлением новых классов сахароснижающих препаратов, принципиально изменились подходы к ведению пациентов с СД2. При выборе сахароснижающих средств, определении целей гликемического контроля врач руководствуется доминирующей клинической проблемой. В частности, основываясь на результатах ряда крупных исследований, для пациентов с СД2 и СН терапией выбора будут служить препараты группы ингибиторов натрий-глюкозного котранспортера 2-го типа (иНГЛТ-2): дапаглифлозин, эмпаглифлозин, канаглифлозин, эртуглифлозин [5].
Трудность ведения пациентов с СД2 и СН связана с гетерогенностью популяции пациентов. В ряде случаев СН у пациентов с СД2 остается недиагностированной, а данные о фенотипах СН при СД2 в российской госпитальной практике немногочисленны [9][10].
ЦЕЛИ ИССЛЕДОВАНИЯ
Оценить кардио-ренальные диабетические осложнения (КРЕДО), распространенность СН, клинико-демографические характеристики и профиль терапии у пациентов с СД2, госпитализированных в многопрофильные стационары.
МАТЕРИАЛЫ И МЕТОДЫ
Дизайн исследования
Проведено проспективное наблюдательное многоцентровое исследование на базе городских клинических больниц Департамента здравоохранения города Москвы. За период с августа 2022 по апрель 2023 гг. проанализированы данные 445 пациентов с СД2, госпитализированных в многопрофильные стационары. Причиной госпитализации было выраженное ухудшение контроля СД, необходимость в коррекции получаемой сахароснижающей терапии. Сбор данных осуществлялся на одном визите. Дизайн исследования не предполагал каких-либо вмешательств в рутинную клиническую практику, в том числе выбор метода диагностики или лечения.
Критерии включения в исследование
Основные: СД2, возраст ≥50 лет, длительность СД2 >3 лет.
Дополнительные (необходимо наличие минимум двух дополнительных критериев): наличие более трех типичных жалоб хронической СН (ХСН), индекс массы тела (ИМТ) более 30 кг/м², фибрилляция предсердий любой формы, отклонения на ЭКГ, АГ с приемом двух и более препаратов, наличие анамнеза сердечно-сосудистых заболеваний (постинфарктный кардиосклероз (ПИКС), стентирование артерий, коронарное шунтирование (КШ), острое нарушение мозгового кровообращения (ОНМК), транзиторные ишемические атаки (ТИА), заболевание артерий нижних конечностей (ЗАНК) или стеноз артерий более 50% с клиническими симптомами).
Критерии невключения: возраст <50 лет на момент включения в исследование, СД 1 типа.
Исследуемые параметры включали: демографические и антропометрические параметры (возраст, пол, масса тела, ИМТ), анамнез СД2, анамнез СН (категория СН в зависимости от ФВ, функциональный класс по NYHA, стадия СН, ФВ, типичные симптомы и признаки СН), сопутствующие состояния, результаты эхокардиографии [ФВ, E/e’, толщина задней стенки левого желудочка (ТЗСЛЖ), индекс массы миокарда левого желудочка (ИММЛЖ), индекс объема левого предсердия (ИОЛП), систолическое давление в легочной артерии (СДЛА), скорость трикуспидальной регургитации], данные лабораторных исследований: гликированный гемоглобин (HbA1c), гемоглобин, ХС-ЛПНП, рСКФ, отношение альбумин/креатинин в разовой порции мочи, NT-proBNP (или BNP), результаты диагностики СН (наличие диагноза, категория СН в зависимости от ФВ, функциональный класс по NYHA, стадия СН), данные о назначении лекарственной терапии ХСН при выписке.
Диагноз СН устанавливался в соответствии с алгоритмом, представленным на рис. 1.

Рисунок 1. Алгоритм диагностики хронической сердечной недостаточности
у пациентов с сахарным диабетом 2 типа.
Примечание. ХОБЛ — хроническая обструктивная болезнь легких;
ЭКГ — электрокардиография; ХСН — хроническая сердечная недостаточность;
ФВЛЖ — фракция выброса левого желудочка.
*Оценка вероятности наличия ХСН у пациентов с ФВЛЖ≥50%
дополнительно проводилась по шкале H2 FPEF (табл. 1) [11].
При наличии СН с сохранной ФВ проводилась оценка морфо-функциональных параметров сердца с оценкой наличия диастолической дисфункции и уровня биомаркера NT-proBNP. При нормальных морфо-функциональных показателях сердца, отсутствии диастолической дисфункции и NT-proBNP<125 пг/мл диагноз СН с сохранной ФВ считался маловероятным и был снят. Решение вопроса о снятии диагноза СН принималось совместно с кардиологом.
Первичная и вторичные конечные точки
Первичная конечная точка — доля лиц с ХСН среди обследованных с СД2.
Вторичные конечные точки: доля лиц с впервые установленным диагнозом ХСН, доля лиц со снятым диагнозом ХСН, назначенная терапия пациентам с ХСН.
Статистический анализ
Категориальные признаки представлены в виде числа случаев (n) и частот (%). Непрерывные переменные представлены с использованием средних значений, стандартного отклонения (СО), медианы, квартилей и диапазонов значений. Для переменных, обозначаемых как «бинарные», в случае необходимости рассчитаны точные (Clopper-Pearson) 95% доверительные интервалы. Для категориальных переменных с более чем двумя категориями 95% доверительные интервалы рассчитаны с использованием метода Sison CP и Glaz J. Анализ данных производился с помощью специализированного программного обеспечения «The R Project for Statistical Computing» (https://www.r-project.org) версии не ниже 3.6.3. Порогом статистической значимости различий считается значение р<0,05.
Этическая экспертиза
Протокол исследования №209 от 7 июля 2022 года был рассмотрен этическим комитетом «БиоЭтика», принято положительное решение.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Характеристика пациентов
В исследование включено 445 пациентов в соответствии с основными критериями включения: СД2, возраст старше 50 лет, длительность СД более 3 лет. На момент включения более трех типичных жалоб ХСН выявлено у 60,2% чел. (n=268), ИМТ более 30 кг/м² — у 65,4% чел. (n=291), фибрилляция предсердий любой формы — у 25,6% чел. (n=114), отклонения на ЭКГ — у 63,8% чел. (n=284), АГ с приемом двух и более препаратов — у 84,5% чел. (n=376), наличие анамнеза ССЗ (ПИКС, ЧКВ, КШ, ОНМК, ТИА, ЗАНК или стеноз артерий более 50% с клиническими проявлениями) — у 50,1% чел. (n=223) (табл. 2).
Таблица 1. Шкала H2 FPEF
|
Клиническая характеристика |
Значение |
Баллы |
|
|
H2 |
Ожирение |
Индекс массы тела>30 кг/м² |
2 |
|
Артериальная гипертензия |
2 или более антигипертензивных препарата |
1 |
|
|
F |
Фибрилляция предсердий |
Пароксизмальная или постоянная |
3 |
|
P |
Легочная гипертензия |
СДЛА>35 мм рт.ст. |
1 |
|
E |
Пожилой возраст |
>60 лет |
1 |
|
F |
Давление наполнения ЛЖ |
Е/е’>9 |
1 |
Примечание. СДЛА — систолическое давление в легочной артерии; ЛЖ — левый желудочек.
Трактовка суммы оценочных баллов:
0–1 балла — низкая вероятность диагноза СН с сохраненной ФВ;
2–5 — промежуточная вероятность, необходимо дополнительное обследование;
6–9 баллов — диагноз СН с сохраненной ФВ подтверждается.
При анализе типичных симптомов и проявлений ХСН наличие одышки было отмечено у 61,12% чел. (n=272), пароксизмальной ночной одышки — у 9,4% чел. (n=42), снижение толерантности к физической нагрузке — у 82% чел. (n=365), отеки голеней и стоп — у 52,6% чел. (n=234), ортопноэ — у 6,1% чел. (n=27), хрипов в легких — у 7,6% чел. (n=34).
Клинико-демографическая и лабораторная характеристика, данные анамнеза пациентов, включенных в исследование представлены в табл. 2.
Таблица 2. Исходные характеристики пациентов
|
Характеристика |
Включенные пациенты (n=445) |
|
|
Возраст, лет |
69,3±9,7 |
|
|
Пол, n (%) |
Мужчины |
154 (34,6) |
|
Женщины |
291 (65,4) |
|
|
Вес, кг |
89,2±18,7 |
|
|
ИМТ, кг/м² |
32,7±6,3 |
|
|
Анамнез заболеваний особого интереса, n (%) |
Артериальная гипертензия Фибрилляция предсердий Постинфарктный кардиосклероз Стентирование Аортокоронарное шунтирование Острое нарушение мозгового кровообращения Транзиторная ишемическая атака Заболевание артерий нижних конечностей Стеноз почечных артерий >50% с клиникой Хроническая обструктивная болезнь легких Анемия, гемоглобин ниже 70 г/л |
442 (99,3) 115 (25,8) 129 (29) 71 (15,9) 24 (5,4) 67 (15,1) 17 (3,8) 87 (19,5) 10 (2,25) 15 (3,4) 14 (3,15) |
|
Средняя длительность СД2, лет |
14,7±7,9 |
|
|
Уровень HbA1c, % (n=440) |
9,1±2,1 |
|
|
Уровень гемоглобина, г/л (n=434) |
135,6±19,2 |
|
|
Уровень рСКФ, мл/мин/1,73 м² (n=434) |
59,3±19,6 |
|
|
Уровень NT-ProBNP, пг/мл (n=323) |
307 [107; 893,5]* |
|
|
Уровень ЛПНП, ммоль/л (n=425) |
2,9±1,2 |
|
|
Альбумин/креатинин в моче, мг/г (n=239) |
38,6 [11,4; 141,3]* |
|
Результаты приведены в виде среднего ± стандартное отклонение, если не указано другое;
*медиана и квартили (Ме [Q1; Q3])
ИМТ — индекс массы тела; NT-ProBNP — мозговой натрийуретический гормон;
рСКФ — расчетная скорость клубочковой фильтрации; СД2 — сахарный диабет 2 типа;
ЛПНП — липопротеины низкой плотности; HbA1c — гликированный гемоглобин.
Характеристика пациентов с СД2 в зависимости от фенотипов ФВ ЛЖ, функционального класса по NYHA и стадии ХСН при поступлении представлены в табл. 3.
Таблица 3. Характеристика пациентов с сахарным диабетом 2 типа
в зависимости от фенотипов фракции выброса левого желудочка,
функционального класса по NYHA
и стадии хронической сердечной недостаточности при поступлении
|
Характеристика |
Пациенты (n=445)* |
|
|
Фенотип ХСН, n (%) |
С сохраненной ФВ С умеренно низкой ФВ С низкой ФВ Не указан |
59 (13,3) 15 (3,4) 13 (2,9) 117 (26,3) |
|
Класс по NYHA, n (%) |
I II III IV Не указан |
23 (5,2) 125 (28,1) 26 (5,8) 1 (0,2) 29 (6,5) |
|
Стадия ХСН, n (%) |
A B C D Не указан |
71 (16) 36 (8,1) 21 (4,7) 1 (0,2) 75 (16,8) |
Примечание. Результаты на момент госпитализации
представлены как количество пациентов (n),
*доля пациентов с указанием на наличие ХСН исходно,
на момент госпитализации (n=204, 45,8%).
ФВ — фракция выброса; ХСН — хроническая сердечная недостаточность;
NYHA — Нью-Йоркская ассоциация сердца.
Из 445 пациентов исходно диагноз ХСН был указан в медицинской документации у 204 чел. (45,8%), ФВ отмечена у 108 чел. (24,3%). В ходе госпитализации среди обследованных больных доля пациентов с подтвержденным диагнозом ХСН составила 48,8% (n=217), с впервые выявленным диагнозом ХСН — 27,9% (n=124), со снятым диагнозом ХСН — 12,6% (n=56).
Первичная конечная точка: доля лиц с ХСН среди госпитализированных с СД2
Среди пациентов с СД2 доля лиц с подтвержденным, впервые выявленным и снятым диагнозом ХСН представлены на рис. 2.
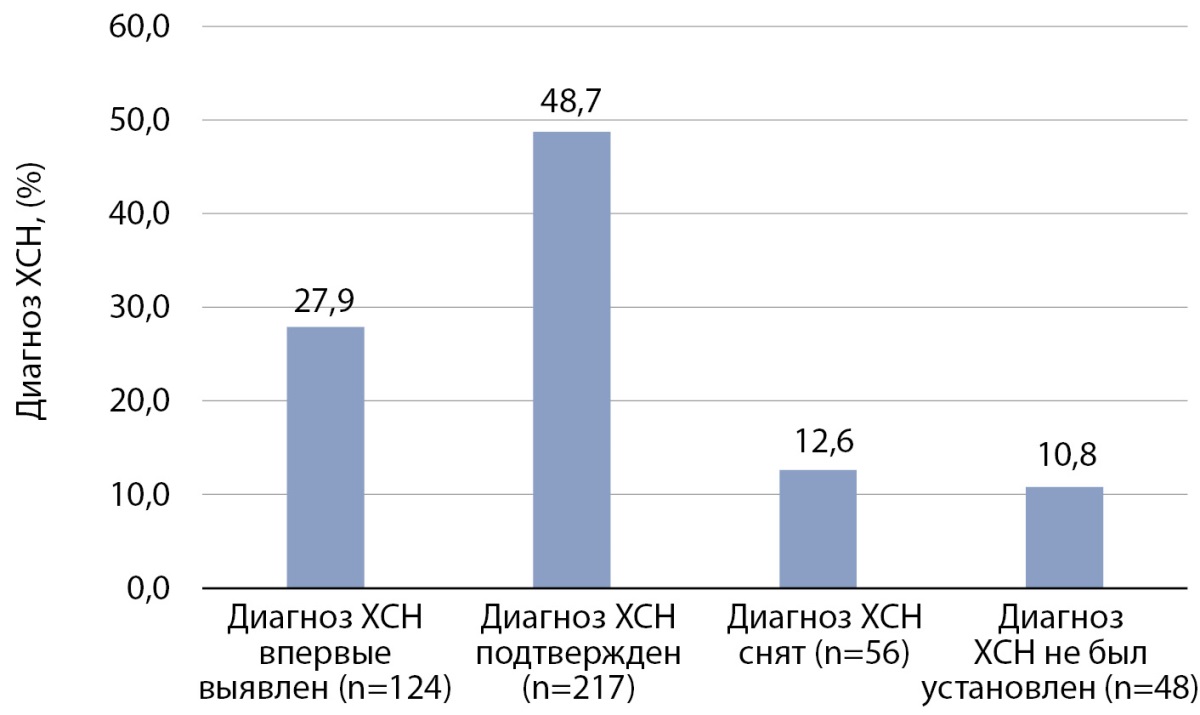
Рисунок 2. Доля пациентов с подтвержденным, впервые выявленным и снятым диагнозом
хронической сердечной недостаточности у лиц с сахарным диабетом 2 типа.
Примечание. ХСН — хроническая сердечная недостаточность.
Вторичные конечные точки
Уровень гликированного гемоглобина в подгруппах пациентов (HbA1c) в зависимости от наличия/отсутствия ХСН составил: у пациентов с подтвержденной ХСН 9,2±2,1% (n=212), с впервые выявленной ХСН — 8,8±2,0% (n=124), со снятым диагнозом ХСН — 9,3±2,1% (n=56), без ХСН — 9,4±2,0% (n=48). Статистически значимых отличий по уровню HbA1c между группами выявлено не было (р=0,172 между группами).
Отдельно было проанализировано распределение по уровню HbA1c в этих подгруппах (рис. 3).
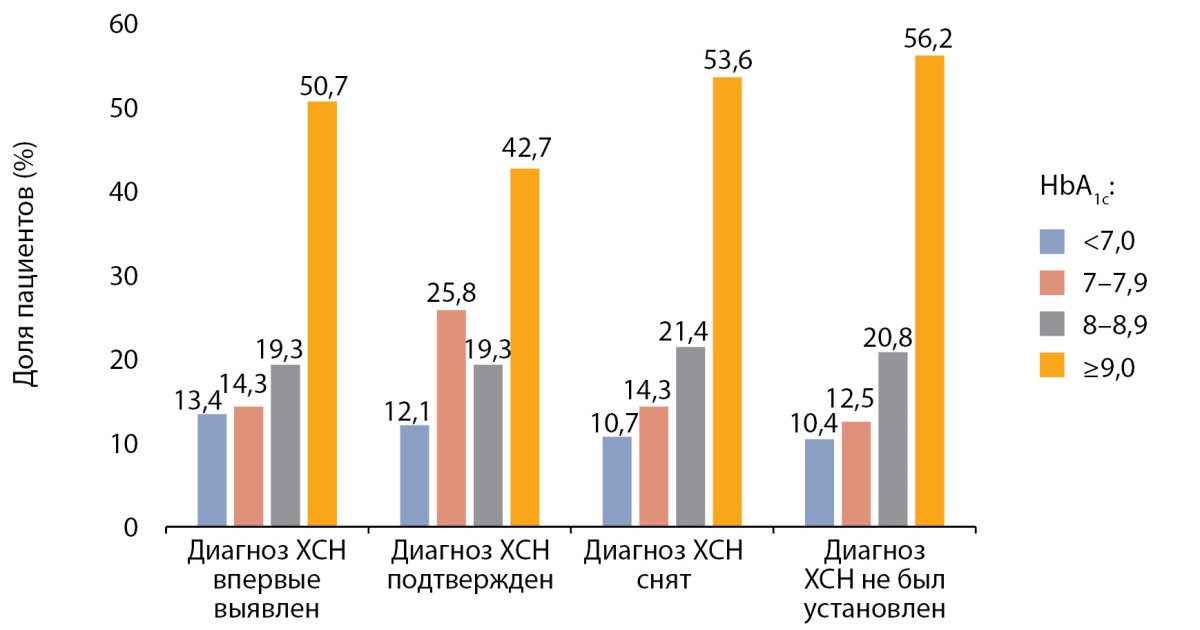
Рисунок 3. Доля пациентов с разными уровнями HbA1c по подгруппам
в зависимости от диагноза хронической сердечной недостаточности.
Примечание. ХСН — хроническая сердечная недостаточность;
HbA1c — гликированный гемоглобин.
Как видно на рис. 2, большинство пациентов, поступивших в стационары, имели уровень HbA1с≥9,0%, что и стало основной причиной госпитализаций.
Длительность СД2 у пациентов с подтвержденным диагнозом ХСН составила 15,1±8,4 лет (n=217), с впервые выявленной ХСН — 14,4±7,9 лет (n=124), со снятым диагнозом ХСН — 14,7±7,0 лет (n=56), без ХСН — 13,4±6,7 лет (n=48). Статистически значимых отличий по длительности СД2 между подгруппами выявлено не было (р=0,585 между группами).
Индекс массы тела
ИМТ в подгруппах пациентов в зависимости от наличия/отсутствия ХСН составил: у больных с подтвержденной ХСН 32,5±6,3 кг/м² (n=217), с впервые выявленной ХСН — 32,3±5,9 кг/м² (n=124), со снятым диагнозом ХСН — 33,5±6,7 кг/м² (n=56) и у пациентов без ХСН (n=48) — 33,2±7,0. Статистически значимых отличий по ИМТ между группами выявлено не было (р=0,832 между группами). Отдельно было проанализировано распределение по ИМТ в этих подгруппах (рис. 4).
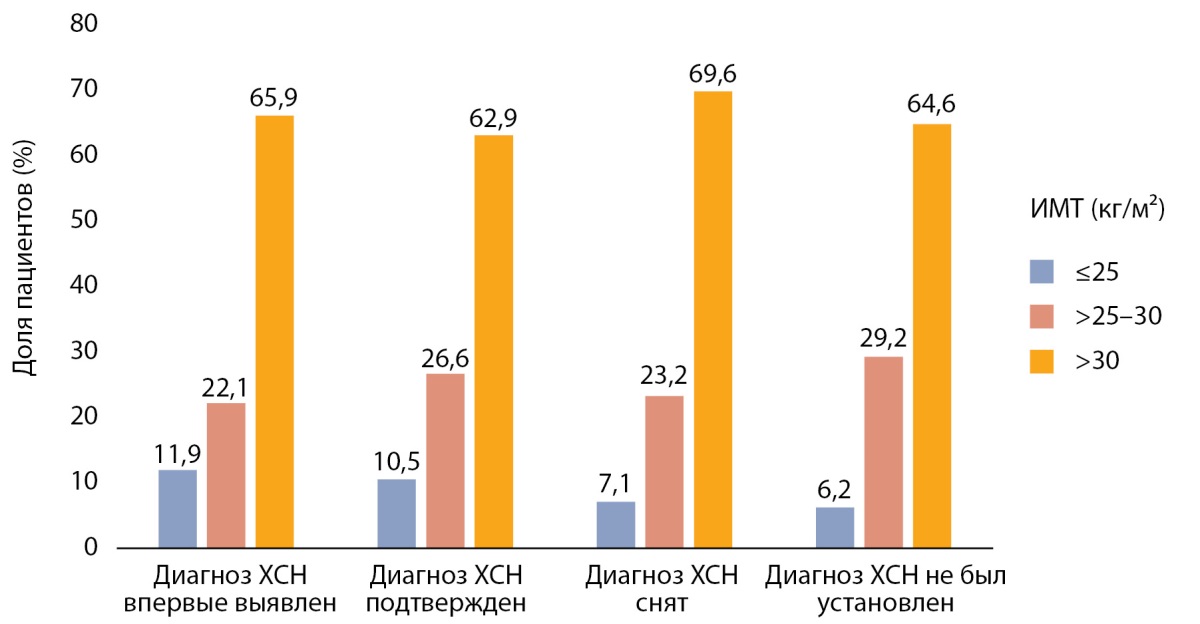
Рисунок 4. Доля пациентов с разными значениями индекса массы тела по подгруппам
в зависимости диагноза хронической сердечной недостаточности.
Примечание. ХСН — хроническая сердечная недостаточность;
ИМТ — индекс массы тела.
ИМТ>30 кг/м² определялся у большинства пациентов с СД2, госпитализированных в стационары (62,9–69,6%).
Сахароснижающая терапия у пациентов с СД2
Из 445 пациентов с СД2 сахароснижающую терапию на момент госпитализации получали 95,1% (423 чел.). Из всех пациентов препараты сульфонилмочевины (ПСМ) получали 37,7% (168 чел.), ингибиторы дипептидилпептидазы 4 типа (иДПП-4) — 19,8% (88 чел.), агонисты рецепторов глюкагоноподобного пептида 1 типа (арГПП-1) — 7,6% (34 чел.), иНГЛТ-2 — 30,1% (134 чел.), инсулинотерапию — 53,7% (239 чел.), метформин — 26,1% (116 чел.), метформин+глинид — 0,45% (2 чел.) и у 0,67% данных о сахароснижающей терапии не было (3 чел.) (рис. 5).
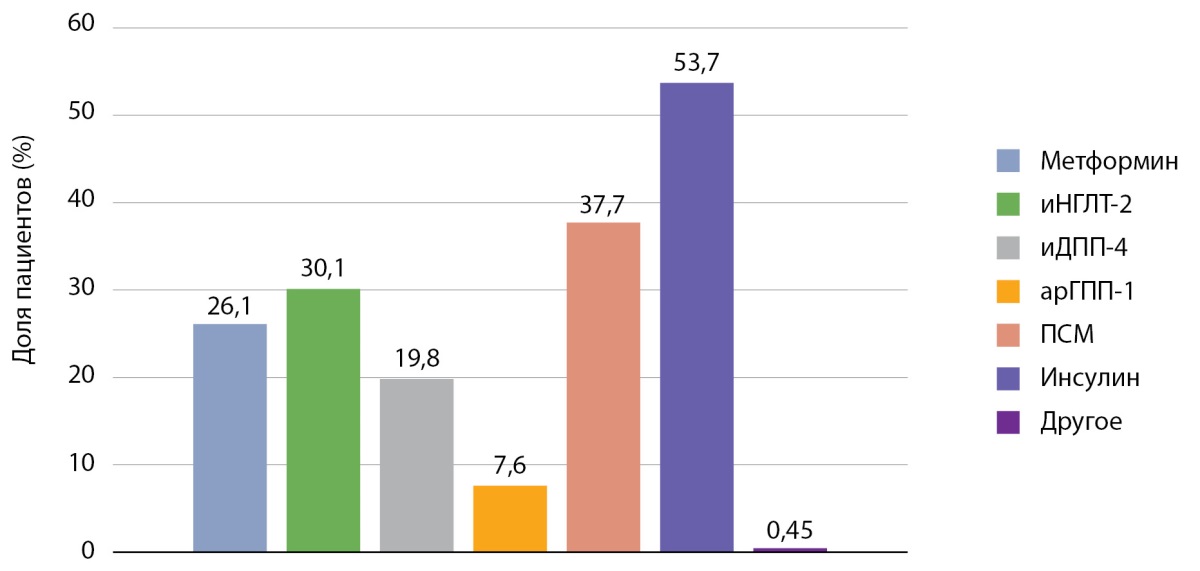
Рисунок 5. Сахароснижающая терапия на момент госпитализации.
Примечание. иНГЛТ-2 — ингибиторы натрий-глюкозного котранспортера 2 типа;
иДПП-4 — ингибиторы дипептидилпептидазы 4;
арГПП-1 — агонисты рецепторов глюкагоноподобного пептида-1;
ПСМ — производные сульфонилмочевины.
Была проанализирована сахароснижающая терапия в подгруппах пациентов с впервые выявленным, подтвержденным и снятым диагнозом ХСН (рис. 6).

Рисунок 6. Сахароснижающая терапия в подгруппах пациентов с впервые выявленным,
подтвержденным и снятым диагнозом хронической сердечной недостаточности.
Примечание. ХСН — хроническая сердечная недостаточность;
иНГЛТ-2 — ингибиторы натрий-глюкозного котранспортера 2 типа;
иДПП-4 — ингибиторы дипептидилпептидазы 4;
арГПП-1 — агонисты рецепторов глюкагоноподобного пептида-1;
ПСМ — производные сульфонилмочевины.
Таким образом, большинство пациентов с СД2, госпитализированных в стационары, получали инсулинотерапию (48,6–64,3%) или ПСМ (32,1–42,8%). Различий по сахароснижающей терапии в исследуемых подгруппах не выявлено.
Анализ значений NT-ProBNP в подгруппах пациентов выявил следующие (данные представлены в виде медианы и квартилей): у пациентов с ХСН с сохраненной ФВ уровень NT-ProBNP был 393 пг/мл [ 220; 923] (n=173), с ХСН с умеренно низкой ФВ — был 575 пг/мл [ 305,5; 1199,5] (n=42), с ХСН с низкой ФВ — 1406 пг/мл [ 579,5; 3250] (n=27), в группе пациентов, которым был снят диагноз ХСН — 53,8 пг/мл [ 28,4; 78] (n=44). Отличия по уровню NT-ProBNP между группами были статистически значимыми (р<0,001) (рис. 7). Таким образом, наиболее высокие показатели NT-ProBNP были выявлены в подгруппе пациентов СД 2 с ХСН с низкой ФВ (1406 пг/мл).
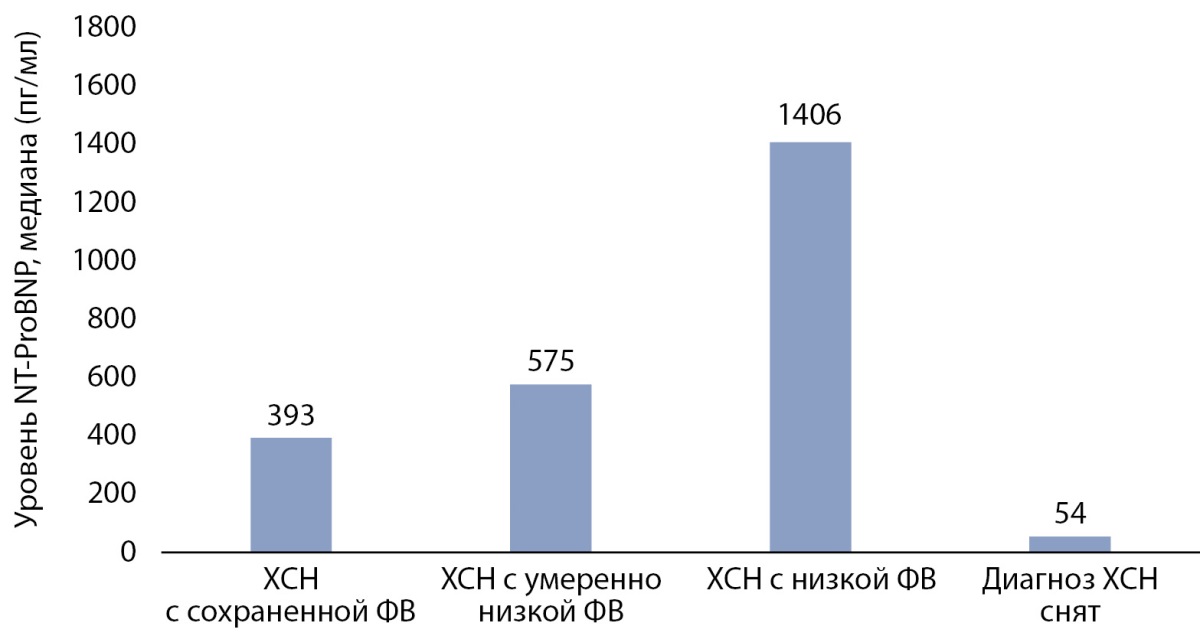
Рисунок 7. Уровни NT-ProBNP у пациентов с сахарным диабетом 2 типа
и хронической сердечной недостаточности в зависимости от фракции выброса.
Примечание. ХСН — хроническая сердечная недостаточность;
ФВ — фракция выброса левого желудочка;
NT-ProBNP — мозговой натрийуретический гормон.
При выписке частота назначения препаратов из класса иНГЛТ-2 составила 77,3% (n=344), статинов — 86,7% (n=386), АМКР — 23,1% (n=103), диуретиков — 46,1% (n=205) (рис. 8).
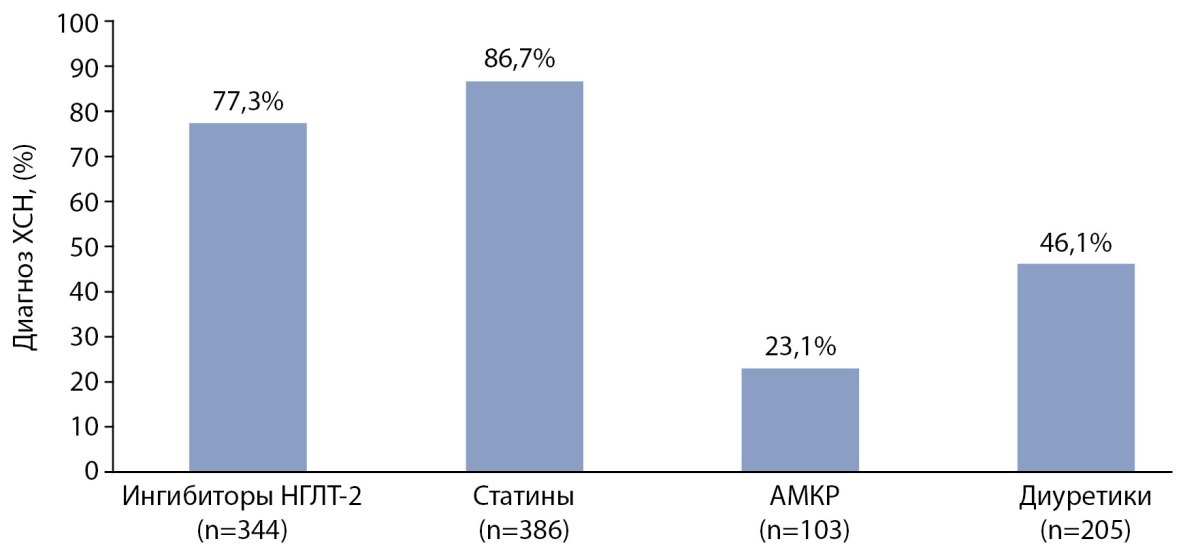
Рисунок 8. Доля пациентов, получающих разные классы препаратов
на момент выписки из стационара.
Примечание. АМКР — антагонисты минералокортикоидных рецепторов;
ингибиторы НГЛТ-2 — ингибиторы натрий-глюкозного котранспортера 2 типа;
ХСН — хроническая сердечная недостаточность.
ЗАКЛЮЧЕНИЕ
До недавнего времени ХСН оставалась недооцененным осложнением СД2 [12]. При этом ХСН у пациентов с СД 2 является значимым сопутствующим заболеванием, особенно в условиях старения населения во всем мире [13–15]. Высокая распространенность ранее недиагностированной СН может быть связана с тем, что пациенты с симптомами СН не обращаются к врачу, а эндокринологи не часто спрашивают пациента об этих симптомах. Другая возможная сложность заключается в том, что когда у пациентов действительно появляются симптомы, врачи не распознают СН, так как ее симптомы неспецифичны: одышка, кашель, отеки, быстрая утомляемость. В то же время, пациенты с СД2 имеют в 2–4 раза выше вероятность развития ХСН [16][17], а наличие сопутствующей СН у них сопряжено с плохим прогнозом. Так, по данным ряда исследований, у пациентов с СД2 старше 65 лет сопутствующая СН приводила к 10–кратному увеличению смертности [18].
Проведенное исследование является неинтервенционным, целью которого была оценка распространенности и клинических характеристик ХСН у пациентов с СД2, госпитализированных в многопрофильные стационары. Среди 445 госпитализированных пациентов с СД2 у 48,8% пациентов диагноз ХСН подтвержден, у 27,9% больных был впервые установлен, у 12,6% диагноз снят и у 10,8% диагноз ХСН не был установлен. Таким образом, диагноз ХСН при выписке имело 76,6% больных с СД2. Распространенность ранее недиагностированной СН в нашей работе составила 27,9%, что соответствует данным ряда других исследований. Так, в перекрестном исследовании, выполненном в Нидерландах, частота впервые выявленной СН составила 27,7% [19].
Проведенное исследование акцентировало внимание на группе пациентов, находящихся в зоне повышенного риска развития ХСН: СД2 длительностью более 3 лет, возраст старше 50 лет. Исходя из этого следует рассмотреть возможность проведения скрининга на наличие СН у данной когорты пациентов с учетом высоких показателей распространенности ранее недиагностированной СН. Врачам необходимо уделять внимание признакам и симптомам, указывающим на СН, особенно у пациентов старше 50 лет с СД2 длительностью более 3 лет. Кроме того, эхокардиография и/или ЭКГ, или измерение показателей NT-ProBNP могло бы стать частью ежегодного скрининга пациентов. Однако в настоящее время ежегодное рутинное обследование на наличие СН у больных с СД2 не предусмотрено в клинических руководствах по лечению СД2 [5]. Полученные результаты дают оценку реальных возможностей выявления ХСН и инициации кардиопротективной терапии на госпитальном этапе с использованием стандартных методов клинико-диагностического обследования, что можно использовать в качестве доказательной базы для внесения подобного предложения в клинические рекомендации.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источники финансирования. Спонсор исследования — компания «АстраЗенека», Россия.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Участие авторов. Анциферов М.Б. — научное руководство проводимого исследования, разработка концепции и дизайна исследования, анализ полученных данных, написание текста статьи и редактирование текста рукописи; Кобалава Ж.Д., Маркова Т.Н., Толкачева В.В., Андреева А.В., Моргунов Л.Ю., Демидова Т.Ю., Пашкова Е.Ю., Хазиахметова М.Р., Самбурова Е.С., Ведяшкина С.Г. — разработка концепции и дизайна исследования, сбор и анализ полученных данных, редактирование текста рукописи; Петунина Н.А., Мкртумян А.М., Серебров А.Н., Деева Т.М., Караева А.Ю. — финальный анализ результатов и редактирование текста рукописи.
Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Список литературы
1. Хроническая сердечная недостаточность. Клинические рекомендации 2020 // Российский кардиологический журнал. 2020;25(11):4083. https://doi.org/10.15829/1560-4071-2020-4083
2. Komajda M, Hanon O, Hochadel M, et al. Contemporary management of octogenarians hospitalized for heart failure in Europe: Euro Heart Failure Survey II. Eur Heart J. 2009 Feb;30(4):478-86. https://doi.org/10.1093/eurheartj/ehn539
3. Tuppin P, Cuerq A, de Peretti C, et al. First hospitalization for heart failure in France in 2009: patient characteristics and 30-day follow-up. Arch Cardiovasc Dis. 2013 Nov;106(11):570-85. https://doi.org/10.1016/j.acvd.2013.08.002
4. Дедов И.И., Шестакова М.В., Викулова О.К. и др. Сахарный диабет в Российской Федерации: динамика эпидемиологических показателей по данным Федерального регистра сахарного диабета за период 2010 – 2022 гг. // Сахарный диабет. 2023;26(2):104-123. https://doi.org/10.14341/DM13035
5. Алгоритмы специализированной медицинской помощи больным сахарным диабетом / Под ред. И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. — 11-й выпуск. — М.; // Сахарный диабет. 2023; 26(2S): 1-231. https://doi.org/10.14341/DM13042
6. Бондаренко И.З., Бубнова М.Г. Сахарный диабет 2-го типа и хроническая сердечная недостаточность: новые стратегии лечения // CardioСоматика. 2021;12(4):234–238. https://doi.org/10.17816/22217185.2021.4.201062
7. Петунина Н.А., Трухин И.В., Трухина Л.В. и др. Сердечная недостаточность и сахарный диабет: взгляд на коморбидность // Сахарный диабет. — 2019. — Т. 22. — №1. — С. 79-87. https://doi.org/10.14341/DM9784
8. Ешниязов Н.Б., Медовщиков В.В., Сафарова А.Ф. и др. Частота, клиническая характеристика и эхокардиографические фенотипы сердечной недостаточности у пациентов с сахарным диабетом 2-го типа // Клин. фармакол. тер. 2020;29(4): 44-8 https://doi.org/10.32756/0869-5490-2020-4-44-48
9. Boonman-de Winter LJ, Rutten FH, Cramer MJ, et al. High prevalence of previously unknown heart failure and left ventricular dysfunction in patients with type 2 diabetes. Diabetologia. 2012 Aug;55(8):2154-62. https://doi.org/10.1007/s00125-012-2579-0
10. Seferović PM, Petrie MC, Filippatos GS, et al. Type 2 diabetes mellitus and heart failure: a position statement from the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail. 2018 May;20(5):853-872. https://doi.org/10.1002/ejhf.1170
11. Reddy YNV, Carter RE, Obokata M, et al. A Simple, Evidence-Based Approach to Help Guide Diagnosis of Heart Failure With Preserved Ejection Fraction // Circulation. 2018;138:861-70. https://doi.org/10.1161/CIRCULATIONAHA.118.034646
12. McMurray JJ, Gerstein HC, Holman RR, et al. Heart failure: a cardio-vascular outcome in diabetes that can no longer be ignored Lancet Diabetes Endocrinol. 2014;2:843-851. https://doi.org/10.1016/S2213-8587(14)70031-2
13. Maack C, Lehrke M, Backs J, et al. Heart failure and diabetes: meta-bolic alterations and therapeutic interventions: a state-of-the-artreview from the Translational Research Committee of the Heart Failure Association-European Society of Cardiology. Eur Heart J. 2018;39:4243-4254. https://doi.org/10.1093/eurheartj/ehy596
14. Birkeland KI, Bodegard J, Norhammar A, et al. How representativeof a general type 2 diabetes population are patients included in car-diovascular outcome trials with SGLT2 inhibitors? A large Europeanobservational study. Diabetes Obes Metab.2019;21:968-974. https://doi.org/10.1111/dom.13612
15. Braunwald E. Diabetes, heart failure, and renal dysfunction: thevicious circles. Prog Cardiovasc Dis. 2019;62:298-302. https://doi.org/10.1016/j.pcad.2019.07.003
16. Gottdiener JS, Arnold AM, Aurigemma GP, et al. Predictors of con-gestive heart failure in the elderly: the Cardiovascular Health Study. J Am Coll Cardiol. 2000;35:1628-1637. https://doi.org/10.1016/s0735-1097(00)00582-9
17. van Melle JP, Bot M, de Jonge P, et al. Diabetes, glycemic control, and new-onset heart fail-ure in patients with stable coronary artery disease: data from theheart and soul study. Diabetes Care. 2010;33:2084-2089. https://doi.org/10.2337/dc10-0286
18. Bertoni AG, Hundley WG, Massing MW, et al. Heart failure prevalence, incidence, and mortality in theelderly with diabetes. Diabetes Care.2004;27:699-703. https://doi.org/10.2337/diacare.27.3.699
19. LJM Boonman-de Winter, FH Rutten, MJ M Cramer, et al. High prevalence of previously unknown heart failure and left ventricular dysfunction in patients with type 2 diabetes. Diabetologia (2012) 55:2154–2162. https://doi.org/10.1007/s00125-012-2579-0
Об авторах
М. Б. АнциферовРоссия
Анциферов Михаил Борисович - д.м.н., профессор.
119034, Москва, ул. Пречистенка, д. 37
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Ж. Д. Кобалава
Россия
Кобалава Жанна Давидовна - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Т. Ю. Демидова
Россия
Демидова Татьяна Юльевна - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Т. Н. Маркова
Россия
Маркова Татьяна Николаевна - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
В. В. Толкачева
Россия
Толкачева Вероника Владимировна - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Л. Ю. Моргунов
Россия
Моргунов Леонид Юльевич - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
А. В. Андреева
Россия
Андреева Анна Владимировна
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Е. Ю. Пашкова
Россия
Пашкова Евгения Юрьевна - к.м.н.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
М. Р. Хазиахметова
Россия
Хазиахметова Миляуша Равиловна
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Е. С. Самбурова
Россия
Самбурова Екатерина Сергеевна
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
С. Г. Ведяшкина
Россия
Ведяшкина Светлана Георгиевна
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
А. М. Мкртумян
Россия
Мкртумян Ашот Мусаелович - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Н. А. Петунина
Россия
Петунина Нина Александровна - д.м.н., профессор.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
А. Н. Серебров
Россия
Серебров Александр Николаевич
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Т. М. Деева
Россия
Деева Татьяна Михайловна
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
А. Ю. Караева
Россия
Караева Альбина Юрьевна
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Дополнительные файлы
|
|
1. Рисунок 1. Алгоритм диагностики хронической сердечной недостаточности у пациентов с сахарным диабетом 2 типа. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(317KB)
|
Метаданные ▾ | |
|
|
2. Рисунок 2. Доля пациентов с подтвержденным, впервые выявленным и снятым диагнозом хронической сердечной недостаточности у лиц с сахарным диабетом 2 типа. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(115KB)
|
Метаданные ▾ | |
|
|
3. Рисунок 3. Доля пациентов с разными уровнями HbA1c по подгруппам в зависимости от диагноза хронической сердечной недостаточности. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(160KB)
|
Метаданные ▾ | |
|
|
4. Рисунок 4. Доля пациентов с разными значениями индекса массы тела по подгруппам в зависимости диагноза хронической сердечной недостаточности. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(159KB)
|
Метаданные ▾ | |
|
|
5. Рисунок 5. Сахароснижающая терапия на момент госпитализации. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(122KB)
|
Метаданные ▾ | |
|
|
6. Рисунок 6. Сахароснижающая терапия в подгруппах пациентов с впервые выявленным, подтвержденным и снятым диагнозом хронической сердечной недостаточности. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(238KB)
|
Метаданные ▾ | |
|
|
7. Рисунок 7. Уровни NT-ProBNP у пациентов с сахарным диабетом 2 типа и хронической сердечной недостаточности в зависимости от фракции выброса. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(104KB)
|
Метаданные ▾ | |
|
|
8. Рисунок 8. Доля пациентов, получающих разные классы препаратов на момент выписки из стационара. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(105KB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Анциферов М.Б., Кобалава Ж.Д., Демидова Т.Ю., Маркова Т.Н., Толкачева В.В., Моргунов Л.Ю., Андреева А.В., Пашкова Е.Ю., Хазиахметова М.Р., Самбурова Е.С., Ведяшкина С.Г., Мкртумян А.М., Петунина Н.А., Серебров А.Н., Деева Т.М., Караева А.Ю. Оценка распространенности хронической сердечной недостаточности у пациентов с сахарным диабетом 2 типа, госпитализированных в многопрофильные стационары: результаты проспективного наблюдательного многоцентрового исследования (КРЕДО). Сахарный диабет. 2024;27(1):4-14. https://doi.org/10.14341/DM13124
For citation:
Antsiferov M.B., Kobalava Zh.D., Demidova T.Y., Markova T.N., Tolkacheva V.V., Morgunov L.Y., Andreeva A.V., Pashkova Е.Y., Khaziakhmetova M.R., Samburova E.S., Vedyashkina S.G., Mkrtumyan A.M., Petunina N.А., Serebrov A.N., Deeva T.M., Karaeva A.Y. Prevalence of heart failure among hospitalized patient with T2D: results of a prospective observational multicenter study (CREDO). Diabetes mellitus. 2024;27(1):4-14. (In Russ.) https://doi.org/10.14341/DM13124
JATS XML

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).















































